بیماری عروق کرونر یکی از شایعترین مشکلات قلبی است که در اثر انسداد عروق کرونر و کاهش جریان خون به عضله قلب ایجاد میشود.
این انسداد معمولاً بهدلیل تصلب شرایین کرونر رخ میدهد؛ حالتی که در آن رسوبات چربی و کلسترول در دیواره عروق تجمع یافته و باعث تنگی یا بسته شدن مسیر جریان خون میشوند.
کاهش خونرسانی به قلب میتواند موجب درد قفسه سینه، تنگی نفس و حتی حمله قلبی شود.
شناخت علائم و شروع زودهنگام درمان بیماری عروق کرونر نقش حیاتی در جلوگیری از پیشرفت آن دارد.
درمان ممکن است شامل دارو درمانی، تغییر سبک زندگی یا در موارد پیشرفته، روشهایی مانند آنژیوپلاستی یا جراحی بایپس باشد.
کنترل فشار خون، کاهش چربی خون و ترک سیگار از راهکارهای کلیدی در پیشگیری و کنترل انسداد عروق کرونر محسوب میشوند.
بیماری عروق کرونر چیست؟
فهرست مطالب
Toggleبیماری عروق کرونر یکی از رایجترین اختلالات قلبی است که به دلیل تنگ شدن یا انسداد رگهای خونی تغذیهکننده قلب به وجود میآید.
این وضعیت معمولاً ناشی از تصلب شرایین کرونر یا همان آترواسکلروز کرونری است؛ فرآیندی که در آن چربی، کلسترول و پلاک در دیواره عروق تجمع مییابند و جریان خون را محدود میکنند.
در برخی موارد، اختلال در عروق کوچک میکروواسکولار نیز میتواند موجب کاهش خونرسانی به قلب شود، حتی اگر رگهای اصلی باز باشند.
این کاهش خونرسانی در نهایت باعث کاهش عملکرد قلب و افزایش خطر سکته قلبی میشود.
عملکرد عروق کرونر در بدن
عروق کرونر وظیفه دارند خون غنی از اکسیژن را به میوکارد، یعنی عضله قلب، برسانند.
این فرایند برای حفظ سلامت و عملکرد مناسب بافت قلب حیاتی است.
زمانی که این عروق بهدلیل انسداد دچار مشکل میشوند، بافت قلب دچار کمبود اکسیژن شده و ممکن است درد قفسه سینه یا حتی مرگ سلولی رخ دهد.
بنابراین، خونرسانی قلب و نقش اکسیژن در بافت آن برای ادامه حیات بسیار حیاتی است.
تفاوت بیماری کرونری با سایر بیماریهای قلبی
برخلاف دیگر بیماریهای قلبی که ممکن است بر عضله یا دریچههای قلب تأثیر بگذارند، بیماری کرونری مستقیماً بر جریان خون تأثیر دارد.
در موارد کرونر پیشرفته، تنگی شدید عروق باعث کاهش قدرت پمپاژ قلب شده و به نارسایی قلبی ناشی از کرونر منجر میشود، حالتی که میتواند کیفیت زندگی بیمار را بهطور چشمگیری کاهش دهد.
علت ایجاد بیماری عروق کرونر

زمانی که قلب خون کافی دریافت نمی کند اختلالات گسترده ای در تکانه های الکتریکی قلب ایجاد میشود.
در نتیجه باعث ایجاد ناهنجاری ها و ریتم های غیرطبیعی در قلب شده که مهمترین نشانه آن آریتمی قلبی است.
بیماری عروق کرونر بهدلیل مجموعهای از عوامل درونی و بیرونی ایجاد میشود که در نهایت موجب آسیب به دیواره رگها و کاهش جریان خون به قلب میگردند.
یکی از دلایل اصلی، رسوب کلسترول در دیواره عروق است که بهتدریج باعث تنگی و انسداد میشود.
از سوی دیگر، التهاب عروقی نقش مهمی در شروع و پیشرفت این بیماری دارد، زیرا التهاب مزمن موجب تخریب دیواره رگ و تشدید تصلب شرایین کرونر میشود.
نقش ژنتیک کرونر در بروز این بیماری غیرقابل انکار است و در برخی خانوادهها، خطر ابتلا به بیماریهای قلبی بهطور قابل توجهی بیشتر است.
عوامل ژنتیکی و وراثتی
وجود ژنتیک کرونر و سابقه خانوادگی بیماری قلبی میتواند احتمال بروز بیماری عروق کرونر را چند برابر کند.
افرادی که یکی از اعضای خانوادهشان در سن پایین دچار سکته یا بیماری قلبی شدهاند، باید نسبت به سبک زندگی و بررسیهای منظم قلبی حساستر باشند.
ژنهای مرتبط با چربی خون، فشار خون و پاسخ التهابی نیز میتوانند زمینهساز بروز این اختلال باشند.
سبک زندگی ناسالم و تغذیه نامناسب
یکی از مهمترین عوامل خطر در ایجاد بیماری کرونری، رسوب کلسترول ناشی از تغذیه ناسالم است.
مصرف زیاد غذاهای چرب و پرنمک موجب افزایش چربی خون بالا و فشار خون میشود که هر دو به تنگی عروق منجر میشوند.
پرهیز از این عادات و اصلاح رژیم غذایی میتواند روند بیماری را کند کند.
افزایش فشار خون، دیابت و چربی خون بالا
شرایط مزمنی مانند فشار خون بالا و دیابت باعث ایجاد التهاب عروقی و تسریع روند تصلب شرایین کرونر میشوند.
قند و چربی زیاد در خون به دیواره عروق آسیب میزنند و زمینه انسداد را فراهم میکنند.
کنترل منظم این بیماریها نقش اساسی در پیشگیری از آسیبهای عروق کرونر دارد.
علائم بیماری عروق کرونر
بیماری عروق کرونر یکی از شایعترین دلایل بروز مشکلات قلبی است که در اثر کاهش خونرسانی به عضله قلب یا ایسکمی میوکارد ایجاد میشود.
این اختلال معمولاً زمانی بروز میکند که عروق کرونر بر اثر تجمع چربی یا تنگی دچار انسداد شوند.
از علائم اولیه تا نشانههای شدید، شدت بیماری میتواند متفاوت باشد.
گاهی بیماران با علائم مشخصی مانند آنژین صدری یا درد سینه مراجعه میکنند و در برخی موارد نیز، بیماری تا مراحل پیشرفته بدون نشانه باقی میماند.
شناخت علائم اولیه نقش مهمی در جلوگیری از بروز عوارض خطرناک دارد.
علائم اولیه بیماری عروق کرونر
در مراحل ابتدایی، نشانههای بیماری ممکن است خفیف باشند اما هشداردهندهاند.
آنژین صدری یا احساس درد، سنگینی و فشار در ناحیه قفسه سینه از شایعترین علائم است.
برخی بیماران دچار تنگی نفس یا احساس خستگی غیرعادی هنگام فعالیتهای روزمره میشوند.
این نشانهها معمولاً به دلیل کاهش موقتی خونرسانی به قلب رخ میدهند و نیاز به بررسی سریع دارند.
علائم پیشرفته و هشداردهنده بیماری کرونری
در مراحل پیشرفتهتر، علائم ناشی از ایسکمی میوکارد شدیدتر میشوند.
بیمار ممکن است در حالت استراحت نیز احساس درد یا فشار در سینه داشته باشد.
در موارد کرونر پیشرفته، عملکرد پمپاژ قلب کاهش یافته و احتمال بروز نارسایی قلبی ناشی از کرونر افزایش مییابد.
این وضعیت میتواند با تورم پاها، خستگی مفرط و تنگی نفس همراه باشد.
بیماری عروق کرونر خاموش (Silent CAD)
برخی افراد دچار بیماری عروق کرونر خاموش هستند، یعنی بدون هیچ علامت واضحی دچار کاهش خونرسانی به قلب میشوند.
این وضعیت معمولاً در بیماران دیابتی یا مسن دیده میشود و ممکن است به شکل ناگهانی به سندرم کرونری حاد یا سکته قلبی منجر شود.
انجام بررسیهای منظم قلبی، بهویژه برای افراد پرخطر، میتواند از بروز این نوع بیماری پنهان جلوگیری کند.
روشهای تشخیص بیماری عروق کرونر
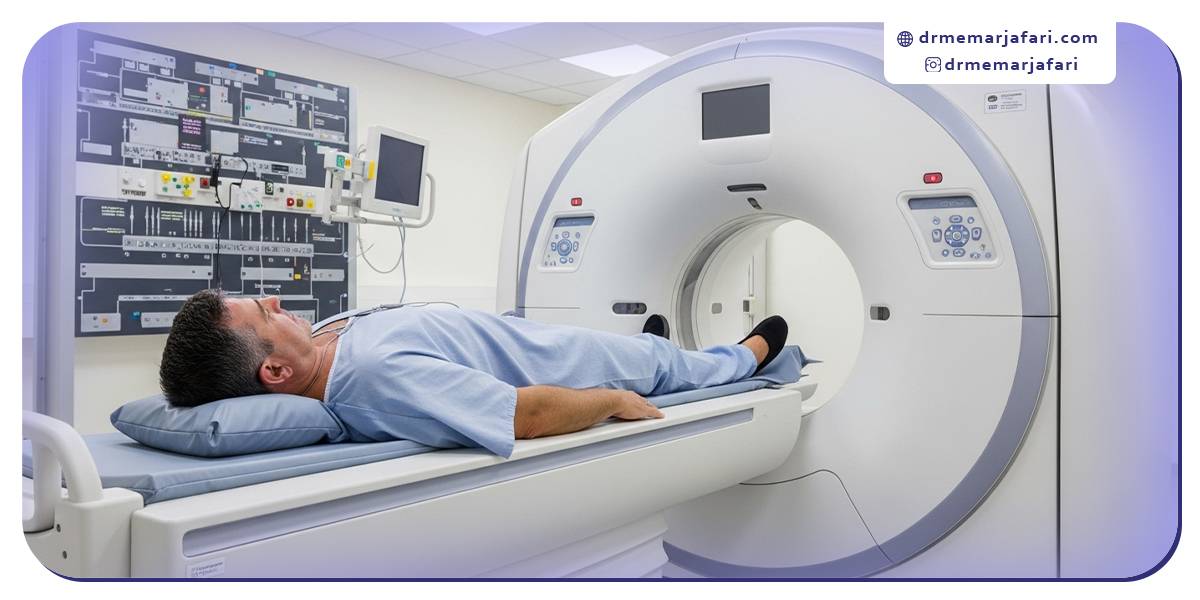
تشخیص دقیق بیماری عروق کرونر نقش حیاتی در پیشگیری از عوارض خطرناک آن دارد.
پزشکان از مجموعهای از تستها و روشهای تصویربرداری برای بررسی وضعیت عروق قلب استفاده میکنند.
از تست ورزش و نوار قلب گرفته تا آنژیوگرافی تشخیصی و سیتی آنژیوگرافی، هرکدام به تشخیص مرحله و شدت بیماری کمک میکنند.
امروزه حتی هوش مصنوعی در تشخیص کرونر نیز بهعنوان ابزار نوینی برای تحلیل دادههای قلبی و افزایش دقت نتایج به کار گرفته میشود.
نوار قلب و تست ورزش (Stress Test)
یکی از ابتداییترین و درعینحال مؤثرترین روشها برای تشخیص مشکلات خونرسانی به قلب، تست ورزش است.
در این روش، بیمار در حین فعالیت بدنی کنترلشده تحت نوار قلب قرار میگیرد تا پاسخ قلب به افزایش نیاز اکسیژن بررسی شود.
در صورت وجود ایسکمی میوکارد یا کاهش جریان خون، تغییراتی در امواج قلبی مشاهده میشود که به پزشک در شناسایی زودهنگام بیماری کمک میکند.
آنژیوگرافی و سیتی آنژیو (CT Angiography)
برای بررسی دقیقتر انسداد عروق، از آنژیوگرافی تشخیصی استفاده میشود.
در این روش، ماده حاجب به عروق تزریق شده و مسیر خونرسانی بهصورت زنده دیده میشود.
روش غیرتهاجمیتر آن، سیتی آنژیوگرافی است که تصاویر سهبعدی و دقیق از عروق کرونر ارائه میدهد.
در سالهای اخیر، استفاده از هوش مصنوعی در تشخیص کرونر باعث بهبود سرعت و دقت تحلیل این تصاویر شده است.
آزمایشهای تکمیلی برای تشخیص دقیق
در برخی بیماران، بهویژه در مواردی که درگیری عروق کوچک میکروواسکولار مطرح است، نیاز به بررسیهای تخصصیتر وجود دارد.
بررسی عملکرد قلب از طریق اکوکاردیوگرافی یا اسکن هستهای و همچنین تست آنزیمهای قلبی میتواند میزان آسیب به عضله قلب را مشخص کند.
ترکیب این روشها با ارزیابیهای بالینی، دقیقترین تشخیص را برای برنامهریزی درمانی فراهم میسازد.
اکوکاردیوگرام یا اکو قلب یک روش تصویربرداری است که متخصصان می توانند از این طریق تمام قسمت های دیواره قلب را به طور دقیق ارزیابی کرده و فعالیت پمپاژ آن را نیز بررسی می کنند.
با این اقدام موثر پزشک می تواند وضعیت عروق را ارزیابی کرده و اگر اختلالی در میزان جریان خون وجود داشته باشد مشخص خواهد شد.
آنژیوگرافی کرونر روشی دیگر برای تشخیص بیماری های عروق کرونر است.
در این روش از یک لوله بلند نازک و منعطف استفاده می کنند که از طریق شریان ها وارد عروق شده و می توان میزان انسداد عروق را ارزیابی کرد.
با این روش آنژیوگرافی پزشکان می توانند با استفاده از بالن یا استنت های مخصوص اقدام به گشاد کردن شریان های گرفته نمایند و با باز نگه داشتن شریان های مسدود شده میزان جریان خون به قلب اصلاح میشود.
درمان بیماری عروق کرونر
در مورد درمان بیماری های قلبی به ویژه عروق کرونر پزشکان متخصص از جمله دکتر محمدرضا معمارجعفری همواره هشدارها و اطلاعات ضروری را در اختیار بیماران خود قرار می دهند.
درمان بیماری عروق کرونر بر اساس شدت انسداد عروق، وضعیت عمومی بیمار و میزان آسیب عضله قلب انجام میشود.
هدف از درمان، بهبود جریان خون، کاهش درد قفسه سینه و جلوگیری از سکته قلبی است. روشهای درمانی میتوانند شامل درمان دارویی، آنژیوپلاستی کرونری یا بایپس عروق کرونری باشند.
در برخی موارد نیز از رگگشایی با روشهای کمتهاجمی برای باز کردن عروق تنگشده استفاده میشود تا عملکرد طبیعی قلب حفظ گردد.
درمان دارویی بیماری عروق کرونر
در مراحل اولیه یا خفیف، پزشک معمولاً از داروهای ضد پلاکت برای جلوگیری از تشکیل لخته استفاده میکند.
استاتینها به کاهش چربی خون کمک کرده و روند تصلب شرایین را کند مینمایند.
داروی نیتروگلیسیرین نیز برای کاهش درد قفسه سینه و گشاد کردن عروق تجویز میشود.
ترکیب این داروها میتواند جریان خون به عضله قلب را بهبود داده و از پیشرفت بیماری جلوگیری کند.
عمل جراحی بایپس عروق کرونری (CABG)
در بیماران مبتلا به انسداد گسترده، بایپس عروق کرونری (CABG) یکی از روشهای مؤثر برای بازگرداندن جریان خون است.
در این روش، جراح با استفاده از رگهای سالم از سایر نقاط بدن، مسیر جدیدی برای عبور خون ایجاد میکند.
این نوع رگگشایی یا revascularization باعث کاهش درد، بهبود عملکرد قلب و افزایش طول عمر بیمار میشود.
روشهای جدید درمانی در بیماری کرونر
پیشرفتهای جدید پزشکی، امکان استفاده از روشهای کمتهاجمی مانند آنژیوپلاستی کرونری را فراهم کرده است.
در این روش، با وارد کردن بالون یا استنت به درون عروق تنگشده، مسیر جریان خون باز میشود.
گاهی نیز از درمان ترکیبی شامل دارو و آنژیوپلاستی برای دستیابی به بهترین نتیجه استفاده میشود.
ناگفته نماند فشار خون بالا به عنوان یک قاتل خاموش شناخته میشود و اگر کنترل نشود و بیمار تحت روند درمان فشار خون قرار نگیرد، تاثیر منفی خود را بر سلامت و کارکرد عروق اعمال کرده و شانس ابتلا به بیماری های عروق کرونر را افزایش می دهد.
بهترین روش درمان بیماری عروق کرونر
انتخاب بهترین روش درمان بیماری عروق کرونر به عواملی چون شدت انسداد، سن بیمار و وجود نارسایی قلبی ناشی از کرونر بستگی دارد.
پزشک پس از بررسی نتایج تستها، بهترین گزینه را پیشنهاد میدهد تا ضمن کاهش خطر حمله قلبی، کیفیت زندگی بیمار نیز بهبود یابد.
مراقبتها و سبک زندگی پس از درمان
پس از درمان بیماری عروق کرونر، رعایت سبک زندگی سالم برای پیشگیری از انسداد مجدد و حفظ سلامت قلب اهمیت فراوانی دارد.
تغییر عادات روزمره از جمله رژیم غذایی سالم، فعالیت بدنی سبک و کنترل استرس میتواند نقش مؤثری در جلوگیری از عود بیماری ایفا کند.
این اقدامات نهتنها عملکرد قلب را بهبود میدهند، بلکه احتمال بروز سکته قلبی یا عوارض بعدی را به حداقل میرسانند.
تغذیه سالم در پیشگیری از بیماری کرونر
یکی از اصول اساسی در مراقبتهای پس از درمان، پیروی از یک رژیم غذایی سالم است.
مصرف مواد غذایی حاوی فیبر بالا مانند سبزیجات و غلات سبوسدار، به کاهش رسوب کلسترول در دیواره عروق کمک میکند.
جایگزینی چربیهای اشباع با چربیهای مفید مانند روغن زیتون یا ماهی، خطر تصلب شرایین را کاهش میدهد.
گاهی پزشک ممکن است در کنار تغذیه مناسب، مصرف داروهایی مانند استاتینها را برای کنترل چربی خون توصیه کند.
رعایت تعادل غذایی میتواند مسیر جریان خون را باز نگه دارد و از انسداد مجدد جلوگیری کند.
ورزش مناسب برای بیماران قلبی کرونری
فعالیت بدنی منظم یکی از ارکان بهبودی پس از درمان کرونر است. انجام ورزشهای هوازی ملایم مانند پیادهروی یا دوچرخهسواری سبک، به تقویت عملکرد قلب و بهبود گردش خون کمک میکند.
تمرینات سبک و منظم نهتنها باعث افزایش انرژی میشوند، بلکه میتوانند خطر بروز ایسکمی میوکارد را کاهش دهند.
البته بیماران باید برنامه ورزشی خود را با نظر پزشک تنظیم کرده و از فعالیتهای سنگین یا استرسزا خودداری کنند.
ادامه این روند باعث پایداری نتایج درمان و افزایش کیفیت زندگی بیماران کرونری خواهد شد.
بیماری عروق کرونر در گروههای مختلف
بیماری عروق کرونر میتواند افراد را در هر سن و جنسیتی درگیر کند، اما شدت، علائم و عوامل خطر در هر گروه متفاوت است.
تفاوت جنسیتی در بیماری کرونر و همچنین سن ابتلا نقش مهمی در نوع بروز علائم و نحوه درمان دارد.
در حالی که مردان معمولاً در سنین پایینتر دچار این بیماری میشوند، زنان پس از یائسگی با افزایش خطر ابتلا مواجهاند.
شناخت این تفاوتها به تشخیص زودهنگام و پیشگیری مؤثر کمک میکند.
بیماری عروق کرونر در زنان
در زنان، علائم بیماری اغلب خفیفتر یا غیرمعمول است و به همین دلیل تشخیص دیرتر انجام میشود.
بروز علائم خاموش مانند خستگی، تهوع یا درد در ناحیه پشت و فک میتواند نشانه گرفتگی عروق باشد.
تغییرات هورمونی در دوران یائسگی نیز موجب افزایش خطر تصلب شرایین میشود.
پس از یائسگی، کاهش استروژن سبب کاهش محافظت طبیعی عروق شده و احتمال بروز بیماری کرونر را افزایش میدهد.
بیماری عروق کرونر در مردان
در مردان، سندرم کرونری حاد معمولاً در سنین پایینتر دیده میشود و با علائمی مانند درد شدید قفسه سینه و تنگی نفس همراه است.
مردان بهدلیل سبک زندگی پرخطر شامل مصرف دخانیات، استرس کاری بالا و تغذیه ناسالم، بیش از زنان در معرض گرفتگی عروق قرار دارند.
غربالگری منظم و اصلاح عادات ناسالم میتواند خطر بروز عوارض جدی را کاهش دهد.
بیماری عروق کرونر در جوانان
هرچند نادر، اما در سالهای اخیر موارد ابتلا به بیماری عروق کرونر در جوانان افزایش یافته است.
عوامل ژنتیک کرونر، استرسهای مزمن و تغذیه ناسالم از مهمترین دلایل بروز زودرس این بیماری هستند.
مصرف غذاهای پرچرب، کمتحرکی و فشارهای روانی میتوانند زمینه رسوب کلسترول در عروق را فراهم کنند.
تشخیص زودهنگام و اصلاح سبک زندگی در این گروه سنی نقش کلیدی در پیشگیری از پیشرفت بیماری دارد.
عوارض بیماری عروق کرونر
بیماری عروق کرونر در صورت عدم کنترل یا درمان به موقع میتواند عوارض جدی و خطرناکی برای سلامت قلب ایجاد کند.
یکی از شایعترین این عوارض، سکته قلبی است که به دلیل انسداد کامل رگهای تغذیهکننده عضله قلب رخ میدهد و میتواند تهدیدی مستقیم برای زندگی باشد.
در مواردی که انسداد عروق بهصورت تدریجی و جزئی رخ میدهد، ممکن است فرد دچار ایسکمی مزمن شود.
این وضعیت باعث کاهش مداوم جریان خون به قلب شده و منجر به درد سینه، خستگی مفرط و کاهش توان قلب میگردد.
عوارض دیگر شامل نارسایی قلبی ناشی از کرونر است که زمانی رخ میدهد که قلب دیگر قادر به پمپاژ خون کافی به بدن نباشد.
این شرایط میتواند باعث تورم اندامها، تنگی نفس و کاهش کیفیت زندگی شود.
پیشگیری، کنترل فشار خون و چربی خون و پیگیری درمانهای تخصصی قلب، بهترین راه برای کاهش خطر بروز این عوارض جدی است.
درمان بیماری عروق کرونر در غرب تهران
در غرب تهران، بیماران قلبی میتوانند با مراجعه به کلینیک قلب غرب تهران، از خدمات تخصصی برای تشخیص و درمان بیماری عروق کرونر بهرهمند شوند.
این مراکز با تجهیزات پیشرفته و تیمهای حرفهای، امکان انجام آنژیوگرافی، بایپس عروق کرونری، درمان دارویی و پیگیری وضعیت قلبی را فراهم میکنند.
یکی از متخصصان با تجربه در این زمینه، دکتر محمدرضا معمارجعفری، متخصص قلب و عروق است که سالها در تشخیص و درمان بیماران کرونری فعالیت داشته و با رویکرد علمی و بررسی دقیق وضعیت بیمار، درمان مناسب را تعیین میکند.
هزینه درمان بیماری عروق کرونر در غرب تهران
هزینههای درمان بیماریهای کرونری بسته به نوع روش و نیاز بیمار متفاوت است.
انجام آنژیوگرافی هزینه مشخصی دارد که معمولاً شامل هزینه تجهیزات و خدمات تشخیصی میشود.
در مواردی که نیاز به بایپس عروق کرونری وجود داشته باشد، هزینه جراحی بالاتر است و شامل مراقبتهای قبل و بعد از عمل نیز میگردد.
هزینه مصرف داروهای قلبی مانند داروهای ضد پلاکت یا استاتینها بخشی از روند درمان است.
با توجه به این تنوع هزینه، مشاوره اولیه با متخصص قلب و عروق به بیماران کمک میکند تا بهترین روش درمان متناسب با شرایط جسمانی، شدت بیماری و بودجه خود را انتخاب کنند و ضمن حفظ سلامت قلب، از عوارض جدی پیشگیری نمایند.

